Epidemiologia
Il cancro del colon rappresenta attualmente la seconda causa di morte per neoplasia nei paesi occidentali (dopo il cancro del polmone per l’ uomo ed il cancro della mammella per la donna).
In particolare il Italia ci sono 25.000 nuovi casi /anno. L’incidenza maggiore si registra in Nord America ed Europa Orientale mentre è minore in Asia, Africa e Sud America.
Il picco d’insorgenza è tra i 60-70 anni.
Fattori di rischio
I fattori di rischio sono di tipo ereditario, non ereditario ed alimentare e sono rappresentati da:
malattie eredo-familiari: poliposi familiare del colon, sdr. Di Peutz-Jeghers, sdr. Di Lynch (tendenza ereditaria a sviluppare carcinomi del colon in assenza di poliposi)
polipi del colon
malattie infiammatorie croniche (retto-colite ulcerosa e morbo di Crohn)
età (l’incidenza superiore tra le persone di età compresa tra i 60 e i 70 anni )
dieta ipercalorica e ricca in grassi animali
dieta povera di scorie.
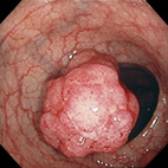
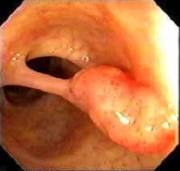
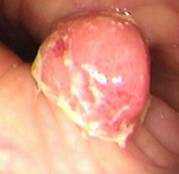
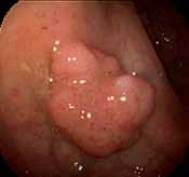
Polipi del colon
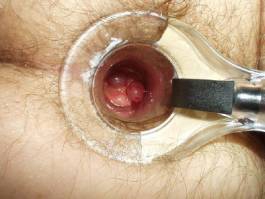
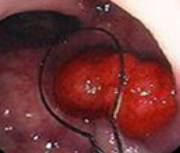
Sono piccole escrescenze dovute al proliferare della mucosa intestinale: sono neoplasie benigne ma possono evolvere in neoplasie maligne.
Possono essere di tre tipi: iperplastici (mucosa a rapida proliferazione), amartomatosi (polipi giovanili e polipi di Peutz-Jeghers) e adenomatosi. Questi sono lesioni precancerose ed una piccola percentuale di questi si trasforma in neoplasia maligna.
La probabilità che un polipo del colon evolva verso una forma invasiva di cancro dipende dalla sua dimensione: minore del 2 % per dimensioni inferiori a 1,5 cm, dal 2 al 10 % per dimensioni di 1,5-2,5 cm, maggiore del 10 % per dimensioni superiori a 2,5 cm.
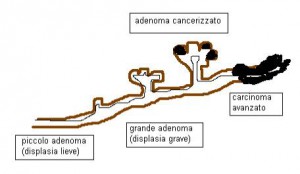
Storia naturale del cancro del colon-retto
Quasi tutti i cancri del colon-retto nascono come polipi che poi crescono e subiscono traformazioni da benigni a maligni e si instaura così la sequenza detta adenoma-carcinoma.
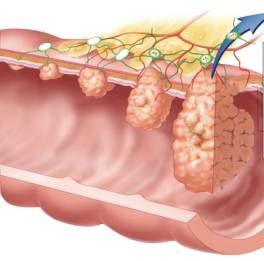
Diagnosi
La diagnosi è clinica e strumentale.
I sintomi di allarme sono:
- sangue rosso vivo o scuro nelle feci,
- alterazioni dell’alvo (stipsi improvvisa)
- calo ponderale.
Sintomi del cancro del colon-retto:
- sangue nelle feci o che ricopre le feci
- cambiamento delle abitudini intestinali (es. alternanza di diarrea e stitichezza)
- feci sottili
- dolori o crampi addominali non spiegabili
- perdita di peso senza spiegazione
Esame clinico e visita proctologica
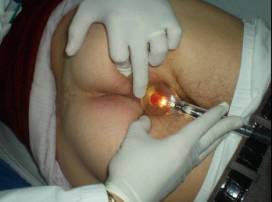
La palpazione dell’addome consente di apprezzare masse palpabili, mentre l’esplorazione rettale e la visita proctologica con anuscopia e rettoscopia rigida permettono di evidenziare neoplasie del retto e dell’ano.
La colonscopia permette di esplorare tutto il colon e quindi di evidenziare tumori o polipi del colon, permette inoltre di eseguire biopsia per esame istologico di tali lesioni e la rimozione di polipi.
Il Rx Clisma opaco è un altro strumento diagnostico, ma non permette di eseguire biopsie e non riesce a visualizzare con precisione polipi molto piccoli (< 1 cm).
La Tac Addominale, l’ Ecografia transrettale e l’Ecografia Addominale servono per la stadiazione del tumore : forniscono indicazioni sullo stato dei linfonodi più vicini, permettono di valutare i rapporti con gli organi circostanti, lo stato dei linfonodi e le eventuali metastasi presenti nell’addome. Per identificare l’esistenza di metastasi sono utili:la radiografia del torace (o una TAC torace, se indicata), un’ecografia epatica, una scintigrafia ossea e la biopsia di eventuali lesioni.
L’esame del sangue consente di rilevare il marcatore CEA (antigene carcino-embrionario), di scarsa utilità nella diagnosi precoce e nello screening, ma importante per valutare la gravità della malattia (la sua concentrazione è direttamente collegata all’estensione del cancro), nel monitoraggio della risposta al trattamento farmacologico (scende infatti se la chemioterapia è efficace) e per la verifica della ripresa della malattia (risale in caso di ricadute).
Esistono diverse forme di classificazione del tumore del colon – retto, sulle quali non tutti i medici concordano. Il sistema più usato è il TNM, che valuta 3 parametri ( T: dimensione del tumore; N: numero di linfonodi coinvolti; M: metastasi) e associa un numero ad ognuno di essi.
Diagnosi precoce
La diagnosi precoce è fondamentale per aumentare la sopravvivenza a 5 anni del tumore al colon – retto, che va dal 80% nei tumori che interessano la sottomucosa, fino al 10% dei tumori con metastasi.
La ricerca del sangue occulto nelle feci identifica circa il 25% dei tumori del colon-retto, se associata a una colonscopia effettuata ogni dieci anni dopo i 50 anni di età, è in grado di individuare il 75 per cento dei tumori.
Terapia
La terapia di scelta del tumore del colon-retto è la chirurgia.
L’intervento chirurgico consiste nell’asportazione di un tratto di colon e ricostruzione della continuità del canale alimentare.
La chemioterapia rappresenta l’unica terapia nei casi di tumori in fase avanzata in operabile, mentre si associa alla terapia chirurgica per diminuire il rischio di recidive (trattamento adiuvante). La radioterapia sia pre che post-operatoria è efficace per i tumori del retto.
A seconda della sede del tumore si eseguiranno tipologie differenti di intervento chirurgico.
Le tecniche chirurgiche possono essere effettuate sia per via laparotomica che laparoscopica.
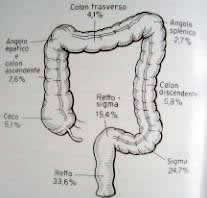
Localizzazione dei tumori del colon:
EMICOLECTOMIA DESTRA
Tumori del cieco e del colon destro.
Si asportano10-20 cm di tenue terminale, il cieco, il colon ascendente si legano le arterie coliche di destra (ileocolica e colica destra), la continuità alimentare si ricostruisce mediante ileo-colon traverso anastomosi.
COLECTOMIA SEGMENTARIA
Per tumori del colon trasverso si esegue una colectomia segmentaria del trasverso che prevede la legatura dell’arteria colica media e la resezione di un segmento di colon traverso.
EMICOLECTOMIA SINISTRA
Tumori del colon sinistro
Prevede la legatura dell’arteria mesenterica inferiore fino al traverso distale e legatura della vena mesenterica inferiore con exeresi del colon sinistro e ricostruzione della continuità del canale alimentare mediante colo-retto anastomosi.
PRINCIPI DI CHIRURGIA NEL CANCRO DEL COLON – RETTO
È diventata la neoplasia più frequente, incidenza di 31 pz su 100 mila abitanti.
Principi di chirurgia :
- resezione del colon malato
- asportazione delle stazioni linfonodali
- ricostruzione della continuità alimentare.
Negli ultimi anni la terapia chirurgica e medica ha ridotto la mortalità post-operatoria e la morbilità
20% dei pazienti all’atto della diagnosi ha metastasi e il 30-90% di questi hanno meta non operabili.
Le meta epatiche sono presenti nel 15-65% dei pazienti , l’evoluzione delle meta epatiche è più lenta di quella peritoneale.
Classificazione di DUKES 1932
A= infiltrazione parietale fino alla muscolare compresa NO
B= infiltrazione parietale tutto spessore NO
C= Infiltrazione parietale N1 C1= linfonodi vicini
C2= linfonodi lontani
D = metastasi a distanza
Classificazione di ASTLER e COLLER
A= Neoplasia mucosa e sottomucosa NO
B= infiltrazione parietale muscolare B1 Limitata alla muscolare
B2 a tutto spessore sino alla sierosa
C= Infiltrazione parietale N1 C1= linfonodi vicini
C2= linfonodi lontani
D = metastasi a distanza
Classificazione TNM
T 1 fino alla sottomucosa
T2 Compresa la muscolare
T3 Compresa la sierosa
T4 Organi circostanti
N1 linfonodi pericolaci
N2 Linfonodi intermedi
N3 linfonodi principali
PRINCIPI ONCOLOGICI NELLA CHIRURGIA DEL COLON
“No Touch Isolation Technic”prevede la preventiva legatura dei peduncoli vascolari e linfatici prima della resezione. Questa osservazione è ancora molto discussa perché è già noto che le micro-metastasi come pure cellule neoplastiche già sono presenti e circolano prima dell’intervento e della legatura.
L’infiltrazione linfatica è in teoria sequenziale, Pericolaci > intermedi > principali, solo nel 5% dei casi ci sono le Skip metastases . Le neoplasie che stanno a metà di due peduncoli vascolari vanno considerate le stazioni dei due peduncoli. Una linfectomia corretta deve presentare almeno 10-15 linfonodi resecati. La sopravvivenza è in funzione del numero di linfonodi infiltrati di tre = 6% a 5 anni.
La linfectomia aorto-iliaco-pelvica non è giustificata come miglioramento della sopravvivenza .
MARGINI DI RESEZIONE
I Carcinomi colici non hanno mai un margine di estensione intramurale > 4 cm . Infatti non è l’estensione della colectomia che migliora la sopp ma la linfectomia . Una colectomia segamnetaria ha una sopp simile alla emicolectomia sx purchè abbia i linfonodi della stazione della neoplasia tutti asportati .
RECIDVIE ANASTOMOTCIHCE
5-15 % dei casi si ha recidiva anastomotica, è più tipico del colon sx piuttosto che del destro (effetto citotossico della bile) .Sono dovute all’esfogliazione e all’impianto delle cellule nella zona cruentata in prossimità dell’anastomosi. Utile un preventivo lavaggio con soluzioni citotossiche e o un legaccio sopra e sotto il tumore.
2-8 % delle donne premenopausali hanno meta subcliniche alle ovaie.
VARIANTI DI COLECTOMIE
K colon dx = Emicolectomia destra (cieco colon ascendente e angolo colico dx 10-20 cm di tenue terminale) si legano le arterie coliche di destra (ileocolica e colica destra) a raso della mesenterica superiore)
K colon trasverso = Colectomia segmentaria del trasverso prevede la legatura dell’arteria colica media all’origine e l’abbassamento degli angoli colici)
K colon sx = Emicolectomia sx vera prevede la legatura dell’arteria mesenterica inferiore fino al traverso distale in prossimità della art colica media. Legatura della vena mesenterica inferiore.
K colon sx (angolo colico sx)= Emicolectomia sx alta lega l’arteria colica superiore sx all’origine della arteria mesenterica inferiore.
K sigma = Emicolectomia sx bassa prevede la resezione del sigma l’art mesenterica superiore può essere legata alla sua origine oppure a valle dell’arteria colica superiore sx. In quest’ultimo caso è possibile una corda vascolare che limita il movimento del colon trasposto quindi è preferibile la legatura all’origine. Viene legata la vena mesenterica inferiore all’origine.
PRINCIPI DELLA BUONA ANASTOMOSI
Operare colon vuoto e preparato
Tranche ben vascolarizzate
Evitare trazioni trazioni
Emostasi perfetta
Non avere fretta e chiudere gli spazi vuoti
VIE DI ACCESSO
Qualsiasi sia la via di accesso l’esplorazione della cavità addominale è la prima strategia da attuare.
K perforanti si presentano nel 5% dei casi, mentre nel 20 % si presentano con invasione degli organi circostanti. Che nei 2/3 dei casi è di tipo infiltartivo nel rimanete 1/3 è di tipo infiammatorio.
Metastasi sincrone
EPATICHE resecabili = > di 1 cm di margine libero, senza meta linf del peduncolo linfatico,
Nella stessa sede della colectomia ?
- a favore si fa un unico intervento indicata se l’epatectomia non è maggiore cioè non si asportano più di tre segmenti epatici se maggiore si rimanda di due tre mesi .
- non aumenta il rischio di fistola anastomotica
- a sfavore rischio di emorragia, settico
- Se meta sintomatiche si fa KT
- Se K Colon sintomatico e meta non resecabili resezione palliativa
POLMONARI
Si rimanda la resecabilità polmonare dopo quella colica
COLECTOMIA DESTRA
K COLON DESTRO , CIECO, ASCENDENTE , DELLA VALVOLA DI BAHUINO E DELL’ANGLLO DESTRO = Emicolectomia destra (cieco colon ascendente e angolo colico dx 10-20 cm di tenue terminale) si legano le arterie coliche di destra (ileocolica e colica destra) a raso della mesenterica superiore)
LAPAROTOMICO
1) Incisione xifo-sotto-ombelicale esposizione ampia Primo Op. a dx aiuto e assistente a sx . Braccio sx aperto.
2) Si esteriorizza il colon traverso verso l’alto si sosta il tenue in una garza a sx .
3) Legature vascolari previa apertura del foglietto viscerale superficiale, si lega il peduncolo ileocolico, quello colico superiore dx e il ramo dx della colica media.
4) Liberazione del colon traverso nel punto d’unione tra terzo prossimale e terzo medio del colon trasverso, verificare la vascolarizzazione del segmento colico e la limitante vascolare.
5) sezione del grande omento in modo da aprire la retrocavità degli epiploon da sinistra verso destra liberando quindi il legamento gastrocolico ( i francesi legano l’arteria gastrocolica all’origine a dx) quindi quello dell’angolo colico dx.
6) sezione con GIA del colon e affondamento delle agrafe
7) mobilizzazione parieto-colica dx i francesi preferiscono prima sezionare il colon e poi a ritroso scendere in direzione antioraria sulla doccia parietocolica
8) sezione intestinale
9) riconoscimento dell’uretere iliaco
10) Anastomosi ileo-trasverso colica manuale Latero-Laterale
11) Peritoneizzazione
VARIANTI
Incisione trasversale sovra ombelicale dalla linea mediana fino all’ascellare media va meglo per gli obesi brevilinei .
Per neoplasie del cieco utile la preventiva ricerca dell’uretere, per neoplasie alte è possibile andare con la resezione oltre il peduncolo colico medio.
Se estensione alla parete : fare exeresi del peritoneo e del cellulare se infiltrazione ansa di tenue exeresi dell’ansa se infiltrazione del rene o dell’uretere resezione anastomosi, colecisti colecistectomia.
Per malattia diffusa valutare se ileotrasverso stomia
COLECTOMIA SINISTRA
A COLECTOMIA SINSITRA TIPICA
Exeresi di tutto il colon sx “CHIRURGICO” (1/3 distale del colon traverso, angolo colico sx, discendente, sigma ) , linfectomia mesenterica inferiore, legatura della mesenterica . PER TALUNI questa è la tecnica chirurgica estesa a tutte le neoplasie del colon sx dell’angolo colico in giù ma nessuno ha dimostrato una maggiore sopp.
Operatore a sx del paziente.
1)Laparotomia xifo-pubica, esplorazione della cavità bilancio sulla resecabilità
2) Legatura dell’arteria mesenterica inferiore, della vena mesenterica inferiore sul bordo inferiore del pancreas, legatura dell’arcate terminale del terasevrso.
3) Isolamento dell’uretere, scollamento colo-parietale , mobilizzazione del sigma, mobilizzazione dell’angolo colico sx, scollamento colo-epiplooico da circa a destra rispetto al la linea mediana,
4) Preparazione della giunzione retto-sigmoidea,
5) Valutazione della mobilità dell’ansa colica da trasporre, possibile posizionare l’ansa a dx del mesentere ileale . oppure far passare l’ansa colica trans-mesenterica nell’ultima ansa ileale.
6) Ricostruzione alimentare previa valutazione della vascolarizzazione, dei bordi delle brecce da suturare.
B COLECTOMIA “SEGMENTARIA” SINSITRA ALTA TIPICA
Per neoplasie dell’angolo colico sx e per quelle tra l’angolo colico e la cresta iliaca, si basa sulla legatura del peduncolo colico superiore sx.
1) Laparotomia mediana in basso estesa fino alle necessità.
2) Legature vascolari previa esposizione dell’angolo duodeno-digiunale, il peduncolo superiore solitamente è in prossimità dell’angolo duodenale. Legatura della vene mesenterica inferiore sx e dei peduncoli vascolari dell’arcata di Riolano.
3) Isolamento dell’uretere
4) Preparazione del mesocolon , dell’angolo colico sx della retrocavità degli epiploon
5) Peritoneizzazione previo confezionamento di anastomosi digestiva:
- anastomosi manuale TT
- anastomosi meccanica LL treminalizzata
- anastomosi meccanica LL Isoperistaltica
A seconda della sede della neoplasia si dovrà estendere la resezione o verso il traverso o verso il retto, può cosi succedere che la continuità alimentare non sia più possibile a mezzo dell’ passaggio del colon a sx rispetto all’angolo duodenodigiunale quindi si dovrà ricorrere ad un passaggio transmesocolico secondo TOUPET.
Interventi PALLIATIVI
Indicati in pazienti con malattie diffuse che si complicano con il sanguinamento e o l’occlusione.
- stomia
- anastomosi traverso-sigmoidea
C COLECTOMIA “SEGMENTARIA” SINSITRA BASSA TIPICA
Indicata per le neoplasie dell’apice dell’ansa sigmoidea (tra accollamento iliaco e la cerniera retto-sigmoidea)
Legatura dell’arteria mesenterica inferiore e della vena mesenterica inferiore sotto il bordo del pancreas.
La legatura vascolare rimane a valle dell’arteria colica superiore sx.
Valutare la vascolarizzazione del retto prossimale al di sotto della giunzione retto-sigmoidea perché è questa la sede dell’anastomosi.
È fondamentale giungere fino al retto prossimale e vaere come punto di repere non lo sfondato del Douglas ma il retto prossimale cioè dove il colon comincia a ridursi di calibro. Per fare questo si devono esporre sempre l’arteria iliaca sx e dx .
Il plesso ipogastrico può essere conservato a parte per le neoplasie posteriori, va mobilizzato inizialmente il retto rimanendo dentro la fascia pelvica. Sezione del meso-retto e dei suoi due peduncoli emorroidari superiori.
RETTO riceve sangue dai due peduncoli emorroidari superiori, dalle due arterie emorroidarie medie remi terminali dell’arteria iliaca interna e dalle arterie emorroidarie inferiori rami dell’arteria pudenda questi sono gli unici che si trovano sotto il piano del pavimento pelvico.
Anastomosi nella resezione del colon pelvico.
MANUALI:
- Termino-terminali Bene se calibro =
- Latero-terminali indicata se discrepanza di calibro
MECCANICHE:
- Latero-laterali con GIA
- Termino-terminale con CEEA
LE COLECTOMIE NEL CANCRO DEL RETTO
Retto lungo circa 12 cm + 2-3 cm di canale anale.
Limite superiore terza vertebra sacrale punto in cui termina il mesentere del colon pelvico. Il retto superiormente per un breve tratto è rivestito da peritoneo in basso invece è delimitato dalla fascia rettale. Il retto entrando nel cellulare sottopeirtoneale trova davanti a se un lamina di separazione con la vagina o la prostata detta fascia retto-vaginale o retto-prostatica di Denonvilliers e posteriroemente un’altra lamina la fascia retro-rettale lo separa dallo spazio presacrale .
All’interno della fascia rettale decorrono le arterie rettali superiori rami terminali della masentrica inferiore e le arterie emorroidarie media rami della ipogastrica. Lateralmente le due fasce si fondono a formare le ali del retto entro le quali decorrono i vasi e i nervi ipogastrici.
PER MOBILIZZARE IL RETTO
- Legatura delle arterie rettali superiori
- Legatura delle ali del retto
- Scollare i due spazi anteriore e posteriore o presacrale (anteriore tra fascia del retto e fascia del Denonvilliers posteriore tra fascia del retto e fascia presacrale)
Lo spazio posteriore o presacrale è avascolare contenete abbondante tessuto cellulare lasso delimitato anteriormente dalla fascia recti e posteriormente dalla fascia presacrale. Si accede a questo spazio dopo avere sezionato il peduncolo vascolare superiore e la lamina ipogastrica superiore che contiene gli elementi nervosi del plesso sacrale
Lo spazio anteriore è più difficile da separare specialmente nell’uomo per la presenza di della fascia del Denonvilliers che è spessa rispetto alla corrispondente fascia retto-vaginale nella donna. Vanno qui sempre legati i vasi genitali provenienti dalle emorridarie media rami dell’arteria ipogastrica. Il giusto piano appare quando si vedono le vescichette seminali.
TEMPO ADDOMINALE:
Per la chirurgia del retto una neoplasia con margine libero di 2-3 cm dal piano dello sfintere può ancora vere comportamento conservativo.